緑内障
緑内障について

緑内障は、視神経や網膜神経線維が眼圧や眼血流の減少により徐々に障害され、視野が狭くなっていく進行性の病気です。
多くの場合、初期には痛みや見え方の変化がほとんどなく、自覚しにくいことが特徴です。そのため、気づいたときには症状が進んでいることも少なくありません。
緑内障には眼圧が正常でも起こるタイプや、急激に眼圧が上昇して強い痛みを伴うタイプなど、いくつかの種類があります。
治療は点眼薬やレーザー、手術、高濃度水素吸入などで進行を抑えることが中心となります。
早期発見のためにも、定期的な眼科検診が大切です。
緑内障の種類と症状
開放隅角緑内障
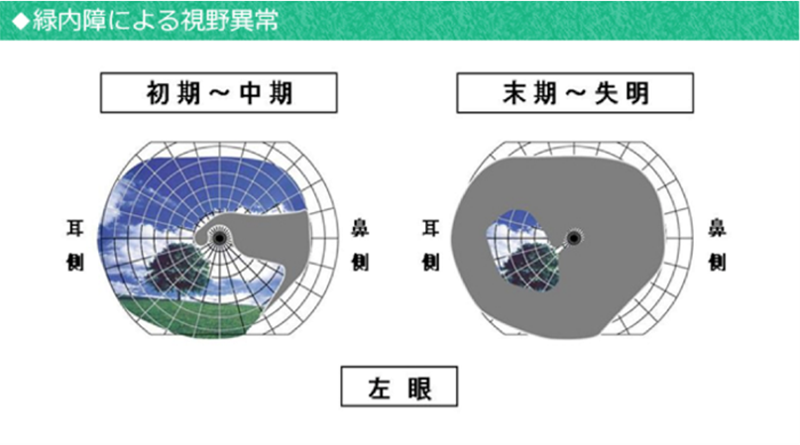
慢性の開放隅角緑内障は、眼の圧力(房水の増加)や眼血流の減少が徐々に増加することにより、物を見る神経(視神経や網膜神経線維)がおかされ、物が見える範囲(視野)が狭くなっていく病気です。
初期には視野が一部欠けたり、視野の中心にまったく見えない部分(暗点)が発生しますが、視力にはほとんど影響が無く日常生活に支障をきたさないので、視野検査をするまでわからないことが多いのです。
進行すると視神経の障害が進行し、視野の狭窄や暗点が拡大し放置すると失明にいたります。
正常眼圧緑内障
緑内障患者のうち少なくとも5分の4は、眼圧が20mmHg未満と正常範囲であるにもかかわらず、緑内障特有の視神経障害や視野欠損がみられます。こうした患者様では、片頭痛やレイノー症候群などの血管攣縮性疾患が一般より多く、視神経への血流低下が発症に関与している可能性が示唆されています。正常眼圧で起こるタイプは、特にアジア人に多いことが知られています。
高眼圧開放隅角緑内障
隅角が広く眼圧が21mmHgを超えており、房水の産生が多いあるいは房水排出が十分に行われないことが原因です。多くの場合、はっきりとした原因は見つからず、原発性開放隅角緑内障と呼ばれます。一方、続発性の場合は、発達異常、外傷や感染による瘢痕、虹彩色素の剥離(色素散乱症候群)や異常タンパク質の沈着(偽落屑症候群)などが排出路を塞ぐことで眼圧が上昇します。
日本人には低眼圧あるいは正常眼圧緑内障が80%以上との報告がありますが、角膜が薄いために眼圧が低く測定されていたり、時間帯によって眼圧が21mmHg以上と高いことがあり、正常眼圧緑内障と呼ばれているものの中に、実際には高眼圧緑内障が含まれている可能性もあります。
また、正常眼圧緑内障は、低血圧の人に多く、高齢者で血圧が130mmHgを超えているだけで、あるいは心不全の治療として、降圧剤を投与されたために、眼血流が減少し、正常眼圧緑内障になったと思われる医原性の正常眼圧緑内障もある一定の割合でいると思われます。
閉塞隅角緑内障
急性閉塞隅角緑内障は突然房水が流れが滞り、急激に眼圧が上昇し、眼痛、角膜混濁、充血、散瞳を引き起こします。
元々、遠視の人に多く、白内障が進行し水晶体が膨隆することにより、隅角という場所が狭くなったり、閉じてしまい、眼内の房水量が急激に増えて眼圧が50mmHgを越えるような状態になります。
その結果、眼痛、頭痛、吐き気をおこし、あたかも、くも膜下出血の症状と思われ、脳外科に搬送される場合もあります。
緑内障の検査・診断
緑内障の診断には、眼圧測定、眼底検査、視野検査、網膜神経線維欠損(緑内障OCT)、眼血流検査(OCTA)などが欠かせません。
初期は自覚症状がほとんどないため、早期発見にはこれらの検査が特に重要です。
また、診断後も進行状況や治療効果を確認するため、定期的な検査が必要となります。
検査を受けることで、緑内障のタイプや進み具合を把握し、治療開始後はその効果判定にも役立ちます。
どの検査も痛みはほとんどありません。
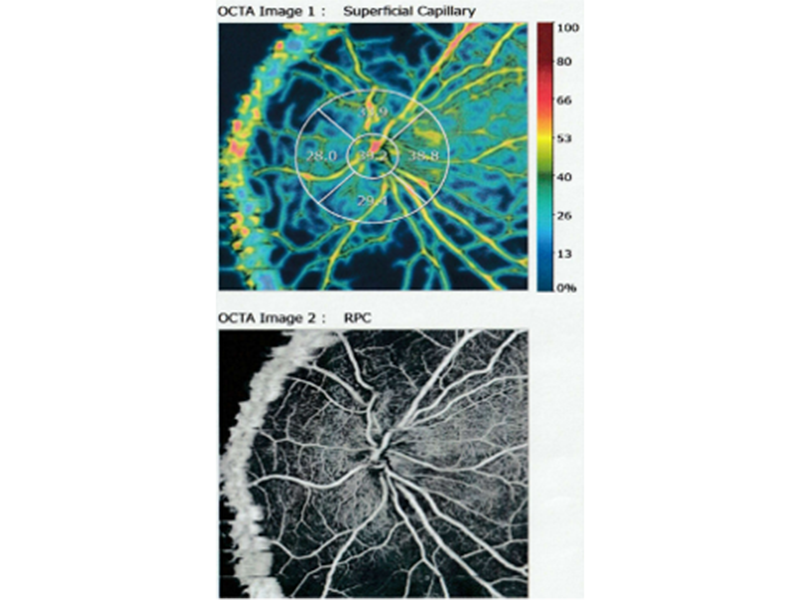
眼血流の検査
視神経や網膜(乳頭周囲)の血流状態を評価する検査です。LSFG(レーザー散乱血流計)やOCT-A(造影剤を使わない血管撮影)を用いて、
血行動態の傾向や微小血管の像を可視化します。非接触・非侵襲で数分程度。構造評価(OCT)や機能評価(視野検査)を補完し、
正常眼圧緑内障(NTG)や進行リスクの把握に役立ちます。画像はNTGのOCTA画像です。
眼圧検査
眼圧検査には、機器を角膜に軽く当てて測定する接触型や、空気を当てて測る非接触型など、いくつかの方法があります。眼圧を下げることは緑内障治療の基本であるため、この検査は非常に重要です。
隅角検査
検査用の特殊なコンタクトレンズを装着し、隅角の形状や開き具合を詳しく確認します。隅角の状態は、緑内障の診断や眼圧上昇の原因の特定、病型の判断に欠かせない情報です。また、この検査により、治療としてレーザーが適応となるかどうかも判断できます。
眼底検査
眼底(目の奥)を観察し、血管、網膜、視神経の状態を詳しく評価します。視神経乳頭のへこみ具合や網膜神経線維層の欠損、網膜の異常、出血の有無などを確認します。眼底は体内で唯一、血管を直接見ることができる部位であり、その状態から高血圧や糖尿病など、動脈硬化につながる病気の進行も推測できます。
視野検査

ゴールドマン動的視野計
指標を外側から中心へ向けて動かし、見えたポイントをつないで視野を評価する検査で、動的視野検査と呼ばれます。広い範囲の視野を測定でき、ハンフリー視野計では測定が難しいケースにも適しています。
ハンフリー静的視野計
異なる明るさや大きさの光を順に提示し、光が見える最小の輝度から各部位の感度を測定する検査で、静的視野検査と呼ばれます。
特に中心30度の視野で行うことが多く、初期の緑内障の発見に適しており、初期から中期の経過観察にも有効です。
OCT(光干渉断層計)&OCTA検査

光干渉断層計(OCT)を用いて、視神経乳頭や視神経線維層の厚さを正確に測定します。目のエコー検査のように、断面を詳細に確認できる検査です。
OCTAは1秒間に7500回以上OCTを測定し、造影剤を用いずに、動くものと、動かないものから血流の動きを判定し、さらに得られたデータを専用装置で解析し、視神経乳頭や視神経線維層の血管密度から、緑内障の進行度を評価します。
緑内障の治療方法
高眼圧の開放隅角緑内障は程度に応じて点眼薬から手術までの治療方法があります。
早期発見・早期治療が大切です。最近は眼圧降下作用の強い点眼液が発売されたことにより、緑内障の手術時期が以前より遅くなりました。
しかし、緑内障は決して治るものではなく、一生、眼科通院が必要です。
また、一旦失われた視野は回復しませんので、視野が悪化するようであれば、手術が必要になってきます。
以前はこの手術(トラベクロトミー、トラベクレクトミー)も必ず入院が必要でしたが、最近では9割以上が日帰りで手術できるようになりました。術後の通院は必要ですが、入院なしに手術できることにより、社会生活への復帰が容易になります。
手術時間は20分から40分です。手術の効果を上げる為、水晶体再建術との同時手術も行っております。お気軽にご相談ください。
眼圧の低い正常眼圧緑内障はハイティーンは手術で眼圧を下げることは可能ですが、ローティーンはそれ以上眼圧を下げることは不可能ですし、視野異常は眼圧ではなく眼血流の低下が原因で、網膜神経線維が薄くなり視野欠損を引き起こすため、眼血流を増やす治療として高濃度水素吸入や水素サプリの治療が必要となります。
一方、急性の閉塞隅角緑内障は、先ず眼圧を下げる為に、飲み薬と点眼で眼圧を下げた後、水晶体を取り、閉塞隅角を解除して、眼内レンズを挿入します。
また、隅角が非常に狭く、閉塞隅角緑内障をおこしそうな場合は、予防的にレーザーで虹彩周辺切開を行います。高齢で白内障がある場合は、予防的に白内障手術を行います。閉塞隅角緑内障は処置によって治ります。ある意味、開放隅角緑内障より予後は良好です。全て、日帰り手術が可能です。
A:線維柱帯切開術
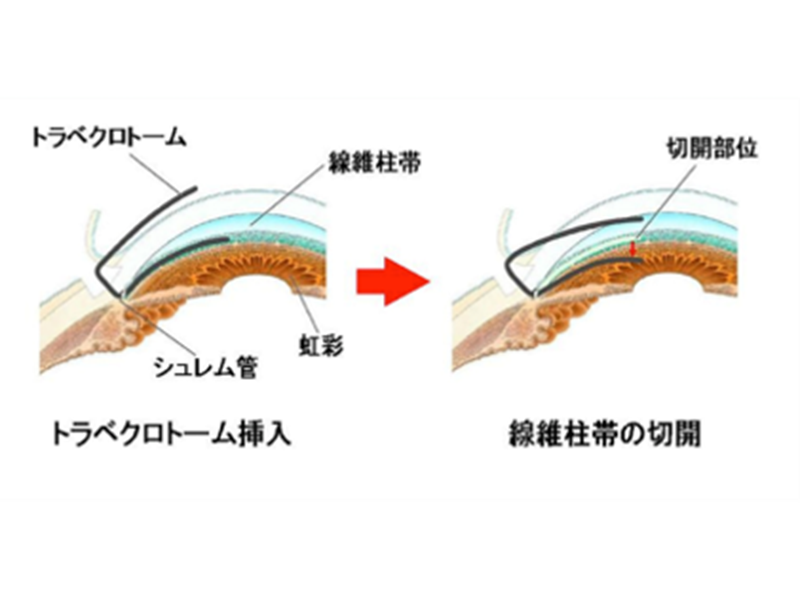
以前はトラベクロトームを使用した手術がほとんどでしたが、最近はマイクロフックやKフックなどの専用器具を用いて、房水の排出口でフィルターの役割を果たす線維柱帯を切開する手術が主体で、低侵襲緑内障手術(MIGS)に分類されます。
白内障の有無にかかわらず実施可能です。
術後は眼内出血が見られることがありますが、通常1〜2週間で自然に吸収されます。
この手術により、緑内障用点眼薬の使用を減らせる可能性があり、眼圧の安定化が期待できます。
B:プリザーフロマイクロシャント手術
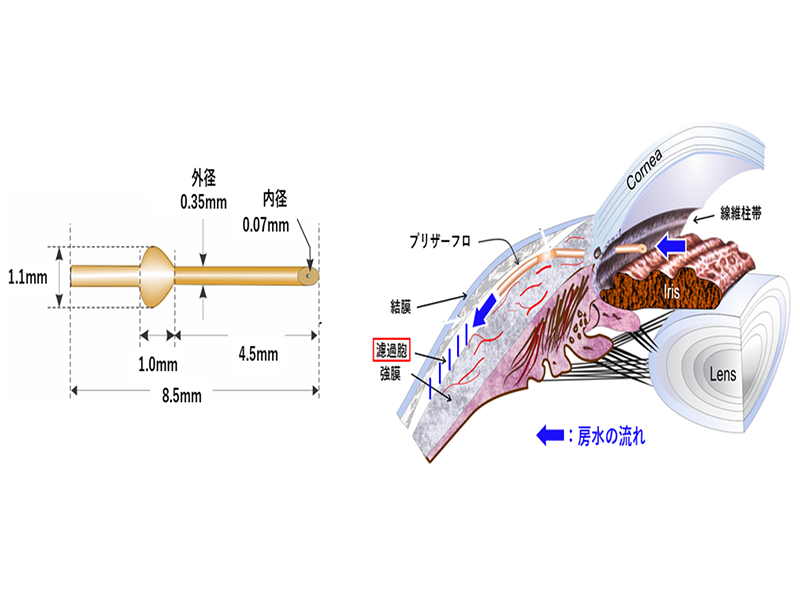
2023年に国内認可された新しい緑内障手術用デバイスです。
眼圧を下げるために、余分な房水の出口をつくる小さなチューブ状の器具です。
房水の新しい通り道をつくり、眼の外側に自然に流れ出る仕組みで、傷口は非常に小さく、最小限の処置で済むので、安心して手術を受けられます。
C:線維柱帯切除術
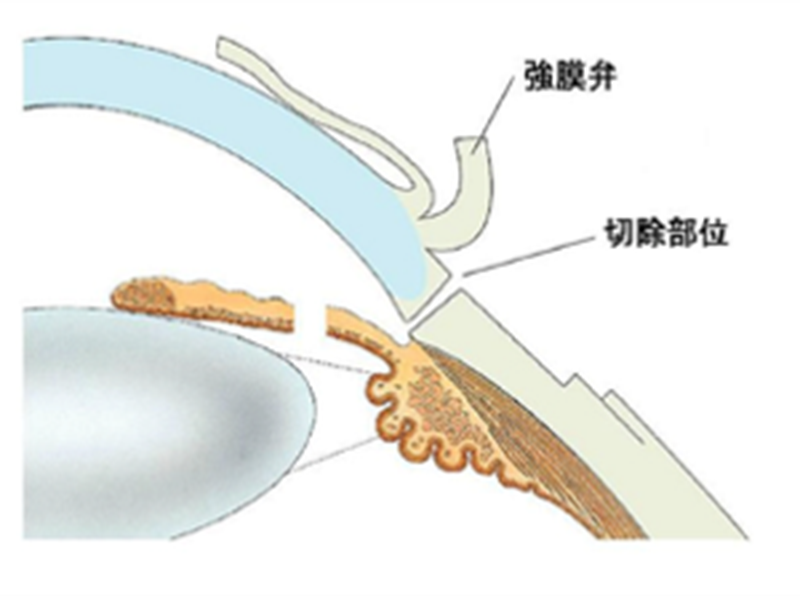
濾過手術は、眼内の房水を外に排出するためのバイパスを作る手術です。
自身の強膜を利用してバイパスを作り、結膜の下に房水がたまる「濾過胞」を形成します。線維柱帯切開術では眼圧低下は最大10mmHg程度ですが、濾過手術では1桁台まで効果的に下げることが可能です。術後は、術中に縫合した糸を専用レーザーで切除して眼圧を調整します。上側結膜を使用して行い、生涯で2回まで実施可能です。
過去に白内障手術で結膜切開が行われている場合、癒着により手術が難しくなることがあります。そのため、緑内障患者が白内障手術を受ける際には、将来の緑内障手術の可能性を考え結膜を温存する必要があります。
癒着を防ぐために、マイトマイシンCを使用したり、シュレム氏管に糸を通したりします。
眼圧が大きく下がることで乱視の増加や網膜のむくみが生じる場合があり、視力の回復には数ヶ月かかることもあります。また、作成したバイパスが閉塞することがあるため、術後の定期的なフォローアップが重要です。バイパス閉塞時には、房水の流れを回復させる濾過胞再建術を行います。片目の視力が良好で、ご家族のサポートがある場合には日帰り手術も可能です。
よくあるご質問
-
Q
緑内障は治りますか?
-
A
残念ながら、一度障害された視神経は回復しません。
しかし、適切な治療により進行を抑え、視機能を維持することは可能です。早期発見・早期治療が非常に重要です。 -
Q
緑内障の初期症状はありますか?
-
A
慢性緑内障の場合、初期にはほとんど自覚症状がありません。視野の一部が欠けても、両眼で補い合うため気づきにくいのです。
そのため、定期的な眼科検診が重要です。急性緑内障の場合は、激しい眼痛、頭痛、吐き気などの症状が突然現れます。 -
Q
緑内障の検査は痛いですか?
-
A
眼圧検査は目の表面に軽く風を当てたり、器具を接触させたりしますが、痛みはほとんどありません。
眼底検査や視野検査、OCTAも痛みはなく、安心して受けていただけます。 -
Q
点眼薬は一生続けなければいけませんか?
-
A
緑内障のタイプや進行度によりますが、多くの場合、継続的な点眼治療が必要です。
自己判断で中止すると、眼圧が上昇し視野障害が進行する可能性があります。必ず医師の指示に従ってください。 -
Q
緑内障の手術後、視力は回復しますか?
-
A
緑内障手術の目的は眼圧を下げて視野障害の進行を防ぐことであり、失われた視力や視野を回復させるものではありません。
ただし、白内障を同時に手術した場合は、白内障による視力低下が改善されます。 -
Q
正常眼圧緑内障でも治療は必要ですか?
-
A
はい、必要です。眼圧が正常範囲内でも視神経障害が進行するため、さらに眼圧を下げる治療を行います。
目標眼圧は個人の状態により異なりますが、現在の眼圧よりも20〜30%低い値を目指すことが一般的です。
現在、当クリニックでは、自費診療になりますが、高濃度水素吸入療法や水素サプリを用いて、眼血流を改善させ、視野の維持を図っています。 -
Q
緑内障手術は日帰りでできますか?
-
A
はい、当クリニックでは全例の緑内障手術を日帰りで行っています。
手術時間は15〜40分程度で、術後の通院は必要ですが、入院の負担なく社会生活への復帰が可能です。 -
Q
カフークデュアルブレードとは何ですか?
-
A
トラベクロトミーの新しい手術方法で、眼内より線維柱帯を切除する器具です。角膜切開から眼内にアプローチし、線維柱帯を正確に帯状に切除できます。手術時間は15〜20分と短く、前房出血も少ないため、手術の負荷が少なく早期の手術も可能です。
-
Q
緑内障と白内障の同時手術はできますか?
-
A
はい、可能です。当クリニックでは手術の効果を上げるため、水晶体再建術(白内障手術)との同時手術も行っております。
特に閉塞隅角緑内障では、白内障手術により根本的な治療効果が期待できます。お気軽にご相談ください。 -
Q
緑内障は遺伝しますか?
-
A
家族に緑内障の方がいる場合、発症リスクが高くなることが知られています。
特に血縁者に緑内障患者がいる方は、40歳を過ぎたら定期的な眼科検診をお勧めします。 -
Q
緑内障の点眼薬に副作用はありますか?
-
A
点眼薬の種類によって異なりますが、充血、かゆみ、目の周りの色素沈着、まつ毛が伸びるなどの副作用が生じることがあります。
重篤な全身的副作用が現れることは稀ですが、気になる症状があればすぐに医師にご相談ください。 -
Q
運動や日常生活で気をつけることはありますか?
-
A
激しい運動や重いものを持つこと、うつぶせの姿勢を長時間続けることは、一時的に眼圧を上昇させる可能性があります。
ただし、適度な有酸素運動は眼圧を下げる効果があるため推奨されます。眼血流を増加させることも、視野の維持に大切です。
暗い場所での長時間作業は避け、十分な照明を確保してください。
